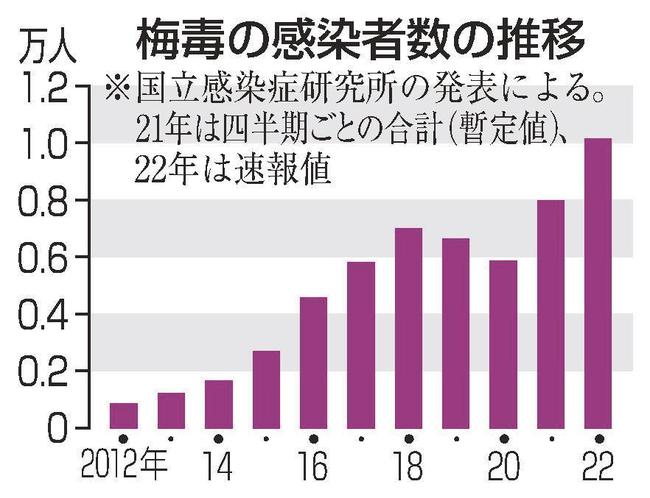
性感染症である梅毒の今年の感染者数が1万人を超えた。医師による保健所への届け出が感染症法で義務付けられた1999年以降、年間1万人を超えたのは初めてだ。近年増加傾向にあり、昨年も8千人弱と過去最多を更新している。
抗菌剤で治療できるものの、自覚症状が出る前に他人にうつす可能性がある。多様な症状や医師の経験不足から見逃されることもあり、発見が遅れ病気が進めば脳や心臓が侵される恐れがある。繰り返しかかることもあり、妊娠中の女性から胎児に感染することもある。甘く見てはならない。
他の先進国でも感染者が増えており、昨年約17万人に上った米国では、対策に当たる専門家から「制御不能」と悲痛な声が上がる。拡大を抑えるにはリスクのある性交渉を避けることが基本となる。性器以外の粘膜の接触でもうつるため、コンドームを使っても完全に防ぐのは難しい。
梅毒の病原体は「梅毒トレポネーマ」という細菌で、体内に散らばり、さまざまな症状を起こす。大阪・梅田の繁華街で性感染症を診てきた古林敬一医師は「全ての診療科にわたる症状が出る。たまたま目立った症状だけでは梅毒と診断できない」と話す。
岡山市では泌尿器科や皮膚科のほか産婦人科、耳鼻咽喉科、美容外科、精神科、歯科などから届け出があるという。一時的に症状が消えることもあるが細菌は体内に潜んでおり、自然に治ることはない。
診断は「抗体検査」による。試験管内での細菌の培養が難しいため感染に伴う免疫反応により体内でつくられる「抗体」という糖タンパク分子の有無や量を少量の血液を採って調べる。
国内で増え始めたのは2010年代に入ってからだ。理由はよく分かっていない。感染者の届け出が多いのは東京都や大阪府など大都市圏だが、今年のこれまでのデータによると、10万人当たりの数は東京、大阪に次いで広島、熊本、香川各県で多くなっている。
梅毒を治療せずに妊娠したり妊娠中に感染したりすると胎児に感染することが多く流産や死産となるほか「先天梅毒」となって生後間もなく皮膚や骨に異常が出たり、学童期以降に難聴や歯の異常が起こったりする。
今年、先天梅毒と診断されたのは16人。13年以前はおおむね10人未満だったのが、近年は年間20人前後報告されている。古林さんは、妊娠中に性交渉があった場合には検査を受けるよう勧める。
治療もそれほど簡単ではない。ペニシリン系抗菌剤を1日3回、4週間飲み続ける。ペニシリンにアレルギーのある人は別の抗菌剤を飲む。神経に細菌が感染した「神経梅毒」では、点滴のため入院が必要になる。
今年1月、「世界標準」とされる筋肉注射製剤が国内でも使えるようになった。ペニシリン系なのでショックや重いアレルギー反応であるアナフィラキシーという副作用が起こることがある。また、注射部位や周辺組織が壊死(えし)する「ニコラウ症候群」がまれに起こる。
注射でも抗菌剤の内服でも起こり得る副作用に「ヤーリッシュ・ヘルクスハイマー反応」があり、一時的な発熱のほか、妊婦では早産や流産につながることもある。それぞれの治療について医師から十分に説明を受けてほしい。